رغم أن العملية آمنة بشكل عام، إلا أنها كغيرها من العمليات قد تحمل بعض المخاطر مثل العدوى، أو الالتهاب، أو ارتفاع ضغط العين، أو تغير موضع العدسة المزروعة. ومع الالتزام بالتعليمات الطبية، فإن معظم المرضى يتعافون دون مشاكل تُذكر.
ما هي المياه البيضاء (إعتام عدسة العين)؟
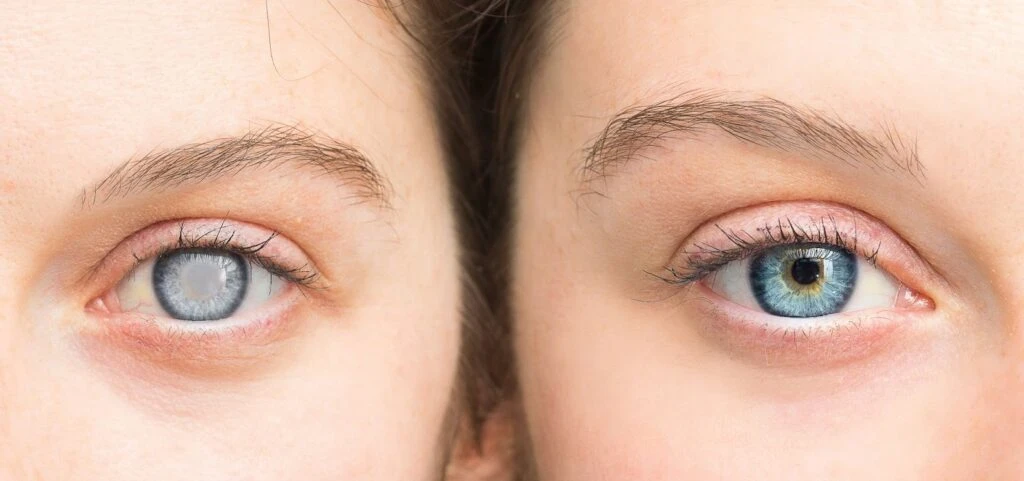
المياه البيضاء هي تعكّر يصيب العدسة الطبيعية للعين، والتي تقع خلف القزحية والبؤبؤ. تتطور هذه الحالة تدريجيًا مع مرور الوقت، وغالبًا ما تؤدي إلى رؤية ضبابية أو غير واضحة. في المراحل المبكرة، قد لا تسبب المياه البيضاء ضعفًا ملحوظًا في الرؤية، ولكن مع مرور الوقت يزداد التعكّر كثافةً، مما يمنع دخول كمية أكبر من الضوء إلى العين. ومع تقدم الحالة، قد تتأثر الرؤية بشكل كبير، مما يجعل الأنشطة اليومية مثل القراءة، والقيادة، وحتى التعرف على الوجوه أمرًا صعبًا.
ترتبط المياه البيضاء عادةً بالتقدم في العمر، حيث تصيب الكثير من الأشخاص فوق سن 55 عامًا. ومع ذلك، يمكن أن تظهر لدى الأشخاص الأصغر سنًا بسبب عوامل وراثية، أو إصابات العين، أو بعض الأدوية (مثل الستيرويدات)، أو أمراض مزمنة مثل السكري. قد تتطور المياه البيضاء في عين واحدة أو كلتا العينين، وغالبًا ما تسبب الأعراض التالية:
رؤية ضبابية أو غير واضحة
صعوبة الرؤية ليلًا أو في الإضاءة الخافتة (العمى الليلي)
الحساسية للضوء أو الوهج
بهتان أو اصفرار الألوان
تغيّر متكرر في مقاسات النظارات الطبية
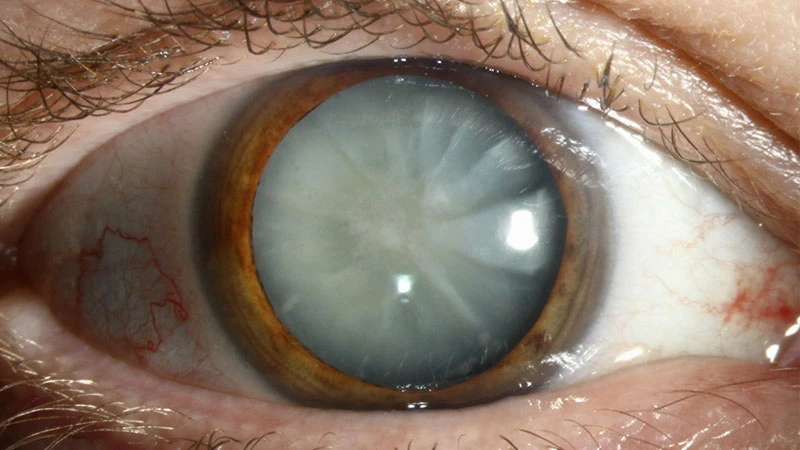
الأسباب الشائعة للمياه البيضاء
السبب الأكثر شيوعًا هو التقدم في العمر، ولكن هناك عوامل أخرى قد تسرّع من تطورها، منها:
العمر: مع التقدم في السن، تتحلل بروتينات عدسة العين بشكل طبيعي، مما يؤدي إلى تعكّرها.
السكري: ارتفاع مستويات السكر في الدم قد يؤثر على عدسة العين ويزيد من خطر الإصابة.
الأشعة فوق البنفسجية: التعرض الطويل لأشعة الشمس أو المصادر الصناعية للأشعة فوق البنفسجية يزيد من احتمالية الإصابة.
التدخين: المواد الكيميائية في السجائر قد تضر بعدسة العين وتزيد من خطر تكوّن المياه البيضاء.
إصابة العين: قد تؤدي إصابة العين إلى ظهور المياه البيضاء فورًا أو بعد سنوات.
العوامل الوراثية: وجود تاريخ عائلي يزيد من احتمالية الإصابة، خاصة في سن مبكرة.
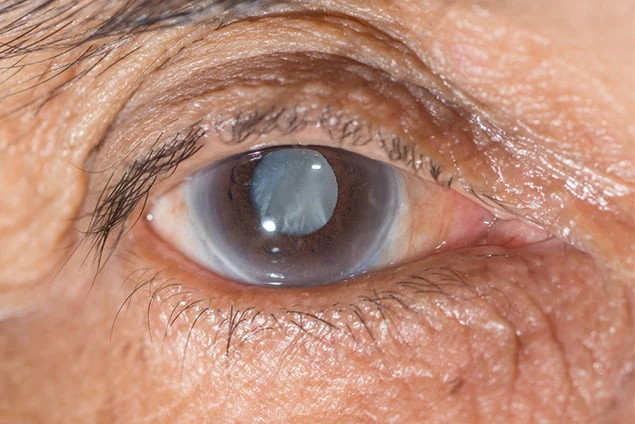
أنواع المياه البيضاء
تُصنّف المياه البيضاء إلى ثلاثة أنواع رئيسية حسب موقعها في العدسة:
1. المياه البيضاء النووية
الموقع: تتكوّن في نواة العدسة (الجزء المركزي).
الأعراض: تتطور ببطء، وتسبب رؤية ضبابية تدريجية مع اصفرار الألوان.
السبب: غالبًا ما ترتبط بالتقدم في العمر.
2. المياه البيضاء القشرية
الموقع: تتكوّن في قشرة العدسة (المنطقة الخارجية)، وتظهر على شكل خطوط تمتد من حافة العدسة نحو المركز.
الأعراض: وهج، حساسية للضوء، وصعوبة الرؤية ليلًا.
السبب: غالبًا ما ترتبط بمرض السكري واضطرابات التمثيل الغذائي.
3. المياه البيضاء تحت المحفظة الخلفية
الموقع: تتكوّن في الجزء الخلفي من العدسة أسفل المحفظة مباشرة.
الأعراض: صعوبة القراءة، وهج، ومشاكل في الرؤية تحت الضوء الساطع.
السبب: شائعة لدى مرضى السكري، ومستخدمي أدوية الستيرويد، والأشخاص الذين يعانون من قصر النظر الشديد.
في بعض الحالات النادرة، قد تكون المياه البيضاء خلقية، أي موجودة منذ الولادة أو تظهر بعدها بفترة قصيرة، وغالبًا ما تكون بسبب عوامل وراثية أو التهابات أثناء الحمل.
كيف تُجرى جراحة المياه البيضاء؟
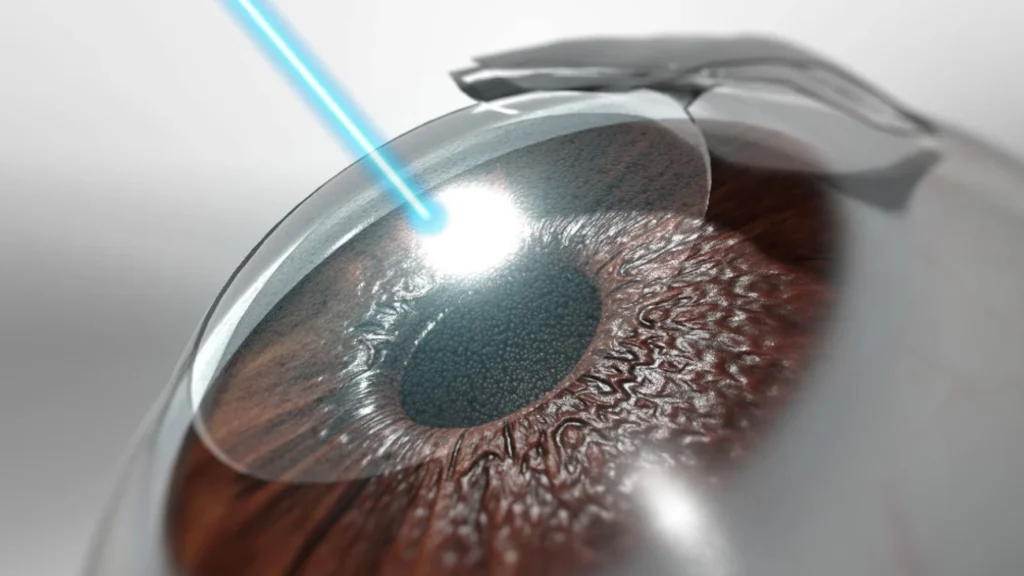
جراحة المياه البيضاء إجراء آمن وشائع يتم فيه إزالة العدسة المعتمة واستبدالها بعدسة صناعية تُسمى العدسة داخل العين (IOL). عادةً ما تُجرى العملية في نفس اليوم دون الحاجة إلى مبيت في المستشفى.
الخطوة 1: الفحص قبل الجراحة
يتم إجراء فحص شامل للعين لتحديد نوع وشدة الحالة، وقياس انحناء القرنية وطول العين لاختيار العدسة المناسبة.
الخطوة 2: التخدير
تُجرى العملية عادةً تحت تخدير موضعي لتخدير العين مع بقاء المريض مستيقظًا، وقد يُعطى مهدئ خفيف للاسترخاء.
الخطوة 3: إحداث شق وإزالة العدسة
يتم عمل شق صغير في سطح العين، ثم إدخال أداة دقيقة. في تقنية تفتيت العدسة بالموجات فوق الصوتية (الفاكو)، تُستخدم موجات فوق صوتية لتفتيت العدسة المعتمة وشفطها بلطف خارج العين.
الخطوة 4: زراعة العدسة الصناعية
بعد إزالة العدسة، يتم إدخال عدسة صناعية شفافة وتثبيتها في مكان العدسة الطبيعية. تتوفر أنواع مختلفة من العدسات، مثل أحادية البؤرة، ومتعددة البؤر، والعدسات المصححة للاستجماتيزم، ويتم اختيارها حسب احتياجات المريض.
الخطوة 5: التعافي والرعاية بعد العملية
يُعطى المريض قطرات للعين لمنع العدوى وتقليل الالتهاب، وقد تُغطى العين بواقي لفترة محددة. كما تُحدد مواعيد متابعة للتأكد من التئام العين ووضع العدسة بشكل صحيح.
بديل جراحي متطور: جراحة المياه البيضاء بمساعدة ليزر الفيمتو ثانية
تُعد هذه التقنية بديلاً متقدمًا للجراحة التقليدية، حيث يُستخدم الليزر لإجراء شقوق دقيقة وتفتيت العدسة بكفاءة أعلى، مما يوفر دقة أكبر، وانزعاجًا أقل، وفترة تعافٍ أسرع.

التعافي بعد جراحة المياه البيضاء
تُعد جراحة المياه البيضاء من أنجح الإجراءات الطبية، حيث يستعيد حوالي 90٪ من المرضى تحسنًا ملحوظًا في الرؤية بعد العملية. يمكن لمعظم المرضى العودة إلى أنشطتهم اليومية خلال أيام قليلة، مع مراعاة ما يلي:
تجنب إجهاد العين أو رفع الأشياء الثقيلة
استخدام القطرات الموصوفة بانتظام
ارتداء نظارات شمسية لحماية العين من الأشعة فوق البنفسجية
الالتزام بمواعيد المتابعة
المخاطر والمضاعفات المحتملة
الأسئلة المتكررة (FAQs)
متى يجب إجراء جراحة المياه البيضاء؟
يُنصح بإجراء الجراحة عندما تؤثر المياه البيضاء بشكل ملحوظ على الرؤية وتعيق الأنشطة اليومية مثل القراءة، أو القيادة، أو مشاهدة التلفاز. إذا تسببت في رؤية ضبابية، أو وهج مزعج، أو صعوبة في الرؤية الليلية لا يمكن تصحيحها بالنظارات أو العلاجات الأخرى، فقد حان وقت التفكير في الجراحة. يتم اتخاذ القرار عادةً بالتشاور مع طبيب عيون بعد تقييم شدة الحالة وتأثيرها على جودة حياتك.
متى أُجريت أول جراحة للمياه البيضاء؟
يعود أول توثيق لجراحة المياه البيضاء إلى أكثر من 2000 عام في الهند القديمة، حيث كانت تُعرف باسم “الدفع بالإبرة” (Couching)، وهي تقنية تعتمد على إزاحة العدسة المعتمة إلى خلف العين باستخدام إبرة.
في العصر الحديث، أحدثت تقنية تفتيت العدسة بالموجات فوق الصوتية (Phacoemulsification) التي طوّرها الدكتور Charles Kelman في ستينيات القرن العشرين ثورة في جراحة المياه البيضاء، وجعلتها أكثر أمانًا وفعالية وأقل تدخلاً جراحيًا.
ما هي جراحة المياه البيضاء؟
هي إجراء طبي يتم فيه إزالة العدسة المعتمة بسبب المياه البيضاء واستبدالها بعدسة صناعية تُسمى العدسة داخل العين (IOL)، مما يساعد على استعادة الرؤية الواضحة. عادةً ما تكون العملية سريعة وقليلة التوغل، وتُجرى في نفس اليوم دون الحاجة إلى المبيت في المستشفى.
كم تستغرق فترة التعافي بعد جراحة المياه البيضاء؟
التعافي يكون سريعًا نسبيًا لدى معظم المرضى. يستغرق الالتئام الأولي من أسبوع إلى أسبوعين، ويُنصح خلالها بتجنب الأنشطة المجهدة واتباع تعليمات الطبيب بدقة. أما التعافي الكامل واستقرار النظر فقد يستغرق من 4 إلى 6 أسابيع، مع تحديد زيارات متابعة لمراقبة التحسن.
كيف تُجرى جراحة المياه البيضاء؟
تُجرى عادةً تحت تخدير موضعي. يقوم الجراح بعمل شق صغير في القرنية، ثم يستخدم جهاز موجات فوق صوتية لتفتيت العدسة المعتمة وإزالتها (تقنية الفاكو). بعد ذلك تُزرع عدسة صناعية (IOL) لتحل محل العدسة الطبيعية. غالبًا لا يحتاج الشق الصغير إلى غرز، وتستغرق العملية أقل من ساعة.
ما مدى أمان جراحة المياه البيضاء؟
تُعد من أكثر العمليات أمانًا، بنسبة نجاح تتراوح بين 90% و95%. المضاعفات نادرة، لكنها قد تشمل العدوى، أو الالتهاب، أو ارتفاع ضغط العين. يمكن تقليل المخاطر بالالتزام بتعليمات ما بعد الجراحة وحضور مواعيد المتابعة. معظم المرضى يلاحظون تحسنًا كبيرًا في الرؤية.
كم تستغرق عملية المياه البيضاء؟
تستغرق عادةً من 15 إلى 30 دقيقة، وتُجرى في العيادات الخارجية، مما يسمح للمريض بالعودة إلى المنزل في نفس اليوم. العملية سريعة وقليلة التوغل وغالبًا دون ألم يُذكر.
هل يمكن للكلاب إجراء جراحة المياه البيضاء؟
نعم، يمكن للكلاب الخضوع لجراحة المياه البيضاء، لكنها لا تُقدم في جميع المراكز. تشبه العملية نظيرتها لدى البشر، حيث تتم إزالة العدسة المعتمة واستبدالها بعدسة صناعية. إلا أن الإجراء قد يكون أكثر تعقيدًا في الحيوانات، وتختلف نسبة النجاح حسب عمر الكلب وحالته الصحية وشدة الإصابة. يجب استشارة طبيب عيون بيطري لتحديد الخيار الأنسب.
لماذا تكون الرؤية ضبابية بعد الجراحة؟
الرؤية الضبابية بعد العملية أمر شائع وقد يحدث بسبب:
التئام العين: قد تحتاج العين عدة أيام أو أسابيع للشفاء الكامل.
التكيف مع العدسة الصناعية: يحتاج الدماغ وقتًا للتأقلم مع العدسة الجديدة، خاصةً متعددة البؤر أو المصححة للاستجماتيزم.
جفاف العين: قد تؤثر الجراحة مؤقتًا على طبقة الدموع، مما يسبب تشوشًا مؤقتًا.
حالات أخرى: مثل الوذمة البقعية أو الجلوكوما.
إذا استمرت الضبابية أو ازدادت، يجب مراجعة الطبيب.
لماذا تسبب الجراحة جفاف العين؟
قد تظهر أعراض جفاف العين مؤقتًا بسبب:
تأثر طبقة الدموع أثناء الجراحة
استخدام التخدير الموضعي والقطرات
عملية الالتئام الطبيعية
عادةً تتحسن الأعراض خلال أسابيع، وقد يوصي الطبيب بقطرات مرطبة.
لماذا يتم ارتداء غطاء للعين بعد الجراحة؟
يُنصح بارتداء غطاء لحماية العين خلال مرحلة الالتئام الأولى، لمنع فركها أو الضغط عليها وتقليل خطر العدوى، وكذلك لتقليل الانزعاج وحمايتها من الضوء والغبار. يحدد الطبيب مدة ارتدائه، وغالبًا يكون لبضع ساعات أو أثناء النوم في الأيام الأولى.
لماذا تُجرى الجراحة لعين واحدة في كل مرة؟
عادةً تُجرى العملية لعين واحدة في كل مرة لتقليل المخاطر المحتملة ومراقبة شفاء العين الأولى قبل إجراء العملية في العين الثانية. غالبًا تُحدد العملية الثانية بعد عدة أسابيع لضمان أفضل نتيجة وتقليل المضاعفات.